Osteochondrose ist eine chronisch degenerativ-dystrophische Erkrankung, die sich unter dem Einfluss vieler recht unterschiedlicher Faktoren entwickelt. Pathologische Veränderungen treten zunächst im Nucleus pulposus (dem inneren Inhalt der Bandscheibe) auf und breiten sich anschließend auf den Faserring (die äußere Hülle der Bandscheibe) und andere Elemente des Wirbelsäulenbewegungssegments (SDS) aus. Dies kann eine Folge des natürlichen Alterungsprozesses des Körpers sein oder vor dem Hintergrund von Verletzungen, erhöhten Belastungen der Wirbelsäule und anderen Ursachen auftreten. In jedem Fall ist die Osteochondrose nur das erste Stadium der Zerstörung der Bandscheibe, und wenn sie nicht behandelt wird, bilden sich Vorsprünge und Hernien, die häufig operativ entfernt werden müssen.
Die Bandscheibe ist ein Knorpelgebilde, das die Wirbelkörper trennt und als Stoßdämpfer wirkt.
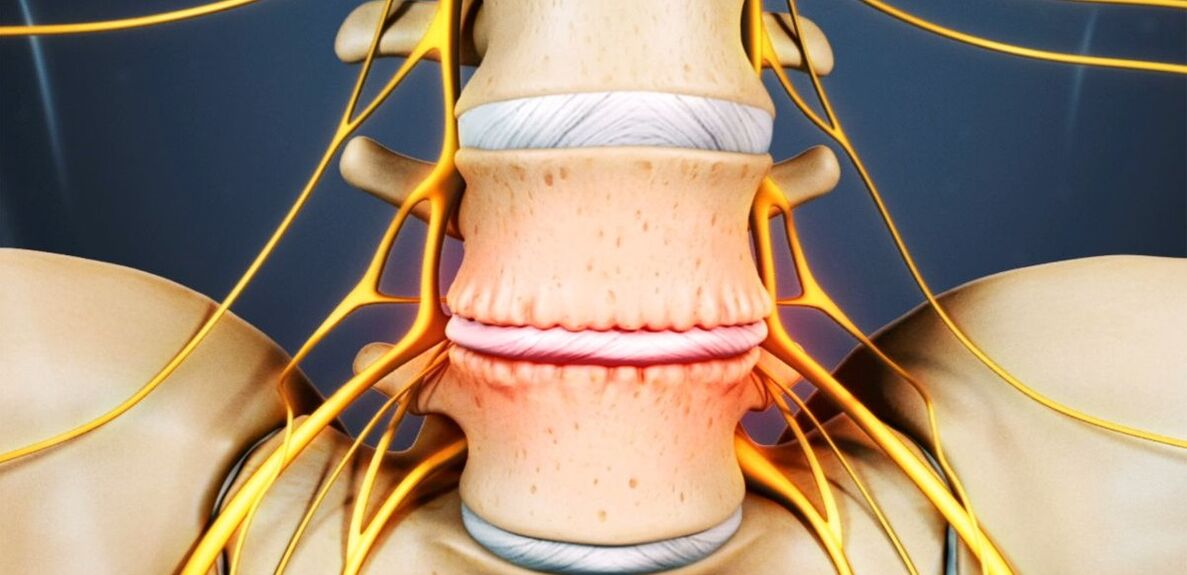
Osteochondrose der Lendenwirbelsäule: Was ist das?
An Osteochondrose leiden 48 bis 52% der Menschen. Und Osteochondrose der Lendenwirbelsäule ist am häufigsten. Die Erkrankung kann jede Bandscheibe der lumbosakralen Wirbelsäule, mehrere oder sogar alle betreffen. Am häufigsten leiden die Festplatten L5-S1, L4-L5, seltener L3-L4. Die oberen Lendenwirbel (L3-L2 und L2-L1) sind deutlich seltener betroffen.
Die Prävalenz der lumbalen Osteochondrose ist darauf zurückzuführen, dass die größte Belastung bei der Ausführung körperlicher Arbeit, insbesondere beim Heben und Tragen von Gewichten, Gehen, Laufen und Sitzen, auf den unteren Rücken fällt. Die Lendenwirbelsäule besteht aus 5 Wirbeln, die viel größer sind als die Brust- und Halswirbel. Dementsprechend sind die sie trennenden Bandscheiben größer. Normalerweise hat die Lendengegend eine leichte vordere Krümmung (physiologische Lordose). Es ist der letzte bewegliche Teil der Wirbelsäule und grenzt an das feste Kreuzbein, daher sprechen sie meistens von lumbosakraler Osteochondrose.
Galt früher die Osteochondrose als Alterskrankheit, sind heute erste Manifestationen bereits im Alter von 15-19 Jahren zu beobachten. Unter den Dreißigjährigen leiden bereits 1, 1 % der Menschen unter schweren Symptomen degenerativ-dystrophischer Bandscheibenveränderungen. Und bei Vertretern der älteren Altersgruppe (ab 59 Jahren) sind klinische Manifestationen der Krankheit bereits bei 82, 5% vorhanden. Gleichzeitig nimmt die Inzidenz von Pathologien stetig zu, was nicht nur auf einen Anstieg des Durchschnittsalters der Bevölkerung des Landes, sondern auch auf nicht zum Besseren gerichtete Änderungen des Lebensstils zurückzuführen ist.
Gründe für die Entwicklung
Über die Ätiologie degenerativer Erkrankungen der Wirbelsäule besteht heute noch kein Konsens. Dennoch ist die Haupttheorie ihrer Entwicklung involutiv. Ihrer Meinung nach ist Osteochondrose eine Folge früherer Schäden an der Bandscheibe und den Knochenstrukturen der Wirbelsäule sowie dem Auftreten von entzündlichen und anderen Prozessen. Die Theorie legt nahe, dass degenerative Veränderungen genetisch vorbestimmt und tatsächlich unvermeidlich sind. Und ihre klinische Manifestation, insbesondere bei Menschen im jungen und mittleren Alter, ist auf den Einfluss verschiedener endogener und exogener Faktoren zurückzuführen.
So wird die Entwicklung einer Osteochondrose der Lendenwirbelsäule erleichtert durch:
- schwere körperliche Arbeit, insbesondere im Zusammenhang mit schwerem Heben;
- sitzende, sitzende Lebensweise;
- jede Rückenverletzung, einschließlich Prellungen;
- Übergewicht;
- Stoffwechselstörungen;
- Haltungsschäden, Verformung der Wirbelsäule;
- Plattfüße und andere Fußpathologien;
- Schwangerschaft, insbesondere Mehrlingsschwangerschaft.

Pathogenese
Unabhängig von den Ursachen tritt eine Degeneration der Bandscheibe auf, wenn die Intensität der Katabolismusprozesse (Spaltung und Oxidation von Molekülen) von Matrixproteinen beginnt, die Geschwindigkeit ihrer Bildung zu überschreiten. Einer der Schlüsselpunkte in diesem Prozess ist die Mangelernährung der Bandscheiben.
Da sie, wie die meisten Knorpel eines Erwachsenen, keine direkte Blutversorgung haben, da sie frei von Blutgefäßen sind, erfolgt die Zufuhr von Nährstoffen zu ihnen und der Abtransport von Stoffwechselprodukten durch Diffusion mit sequentieller Kompression und Entspannung der Bandscheibe während Bewegung. Die Hauptstruktur, die der Scheibe Energie zuführt, sind die Endplatten, die sich auf ihrer Ober- und Unterseite befinden.
Die Endplatten selbst sind eine Doppelschicht, die von Knorpel- und Knochengewebezellen gebildet wird. Dementsprechend die knorpelige Seite Sie grenzen an die Bandscheibe und den Knochen an - an die Wirbelkörper. Sie zeichnen sich durch eine ausreichend gute Permeabilität aus, die den Stoffaustausch zwischen Zellen, der Interzellularsubstanz der Bandscheibe und in den Wirbelkörpern verlaufenden Blutgefäßen gewährleistet. Im Laufe der Jahre, insbesondere unter dem negativen Einfluss äußerer und innerer Faktoren, verändert sich die Struktur der Endplatten und ihre Blutversorgung nimmt ab, was zu einer Abnahme der Stoffwechselintensität in der Bandscheibe führt. Dadurch wird seine Fähigkeit, neue Matrix zu produzieren, reduziert, was mit zunehmendem Alter zu einer fortschreitenden Abnahme seiner Dichte führt.
Auf molekularer Ebene wird dies begleitet von:
- eine Abnahme der Diffusionsrate von Nährstoffen und Stoffwechselprodukten;
- Abnahme der Zelllebensfähigkeit;
- Akkumulation von Zellzerfallsprodukten und veränderten Matrixmolekülen;
- eine Abnahme der Produktion von Proteoglykanen (hochmolekulare Verbindungen, die für die Bildung neuer Knorpelzellen verantwortlich sind und die die Hauptquellen für die Synthese von Chondroitinsulfaten sind);
- Kollagengerüstschäden.
Mögliche Konsequenzen
Durch die fortschreitenden Veränderungen wird die Bandscheibe dehydriert und der Nucleus pulposus verliert seine Fähigkeit, die auf ihn einwirkenden Belastungen angemessen zu verteilen. Daher wird der Druck innerhalb der Bandscheibe ungleichmäßig, und daher erfährt der Faserring an mehreren Stellen Überlastung und Kompression. Da dies bei jeder Bewegung eines Menschen geschieht, wird der Annulus regelmäßig mechanischem Druck ausgesetzt. Dies führt zu nachteiligen Veränderungen darin.
Auch eine Abnahme der Bandscheibenhöhe und -elastizität führt oft zu kompensatorischen Veränderungen der angrenzenden Wirbelkörper. Auf ihren Oberflächen bilden sich Knochenwucherungen, sogenannte Osteophyten. Sie neigen dazu, im Laufe der Zeit an Größe zuzunehmen und sogar miteinander zu verschmelzen, wodurch die Möglichkeit von Bewegungen im betroffenen PDS ausgeschlossen wird.
Aufgrund der Tatsache, dass eine Mangelernährung das Kollagenskelett schädigt, wird unter dem Einfluss des Drucks des Nucleus pulposus an bestimmten Stellen die normale Struktur der Fasern, die den Faserring bilden, gestört. Ohne Eingriff führt dies schließlich zu Rissen und Brüchen in ihnen. Allmählich werden immer mehr Fasern des Faserrings an der Stelle der Druckbeaufschlagung gerissen, was zu dessen Ausstülpung führt. Dies wird vor allem durch erhöhte Belastungen der Wirbelsäule begünstigt. Und da die Lendenwirbelsäule bei Bewegung und jeglicher körperlicher Aktivität die Hauptlast trägt, leidet sie am häufigsten.
Die Vorwölbung der Bandscheibe ohne den endgültigen Bruch des Faserrings und mit der Größe ihrer Basis, die größer ist als der hervorstehende Teil, wird als Vorwölbung bezeichnet. Mit seinem vollständigen Bruch an der einen oder anderen Stelle wird ein Zwischenwirbelbruch diagnostiziert.
Mit der Zerstörung eines Teils der Fasern des Faserrings nimmt der Druck in der Scheibe allmählich ab, was zu einer Abnahme der Spannung und der Fasern selbst führt. Dies führt zu einer Verletzung seiner Fixierung und in der Folge zu einer pathologischen Beweglichkeit des betroffenen Bewegungssegments der Wirbelsäule.
Das vertebrale motorische Segment (SMS) ist eine strukturelle und funktionelle Einheit der Wirbelsäule, die aus der Bandscheibe, angrenzenden Wirbelkörpern, ihren Facettengelenken, Bändern und an diesen Knochenstrukturen befestigten Muskeln gebildet wird.
Die normale Funktion der Wirbelsäule ist nur bei korrekter Funktion des PDS möglich.
Symptome einer Osteochondrose der Lendenwirbelsäule
Die Krankheit kann lange Zeit asymptomatisch sein und sich dann als leichtes Unbehagen in der Lendengegend manifestieren, das allmählich an Stärke gewinnt. Aber in einigen Fällen beginnt die Osteochondrose der Lendenwirbelsäule akut und provoziert sofort ein starkes Schmerzsyndrom. In den meisten Fällen treten erst nach 35 Jahren Anzeichen einer Pathologie auf.
Rückenschmerzen sind das Hauptsymptom der Krankheit. Es kann unterschiedlichen Charakter haben und sowohl schmerzhaft als auch dumpf, akut, konstant oder episodisch sein. Aber grundsätzlich für die Pathologie, besonders in den frühen Entwicklungsstadien, ist der Wechsel von Exazerbations- und Remissionsperioden charakteristisch, und sowohl Unterkühlung als auch das Heben eines schweren Gegenstands oder eine erfolglose, plötzliche Bewegung können eine weitere Verschlechterung des Wohlbefindens hervorrufen.
Schmerzen werden oft von einem Taubheitsgefühl und einer Verspannung der Rückenmuskulatur begleitet. Sie werden durch körperliche Anstrengung, plötzliche Bewegungen, schweres Heben, Bücken und sogar Husten und Niesen verschlimmert.
Wenn aufgrund der Instabilität der Wirbelkörper die vom Rückenmark ausgehende Nervenwurzel durch die eine oder andere anatomische Struktur eingeklemmt wird, führt dies zur Entwicklung entsprechender neurologischer Störungen. Ihre Hauptmanifestationen sind:
- Schießen, starke Schmerzen, die in das Kreuzbein, das Gesäß, die unteren Gliedmaßen oder den Damm ausstrahlen;
- Empfindlichkeitsstörungen unterschiedlicher Schwere;
- Mobilitätseinschränkungen, Lahmheit;
- Schwäche in den Muskeln, die durch den eingeklemmten Nerv innerviert werden.
In der Lendenwirbelsäule endet das Rückenmark auf Höhe von 1-2 Wirbeln und geht in die sogenannte Cauda equina über, die durch eine Ansammlung von Wirbelsäulenwurzeln gebildet wird. Darüber hinaus ist jeder von ihnen nicht nur für die Innervation der Muskeln, sondern auch für bestimmte Organe des kleinen Beckens verantwortlich, sodass eine längere Kompression die Arbeit des entsprechenden Organs stören kann. Dies kann zur Entwicklung von Impotenz, Unfruchtbarkeit, gynäkologischen Erkrankungen, Hämorrhoiden und anderen Störungen führen.
Das klinische Bild der Osteochondrose der Lendenwirbelsäule, insbesondere bei langem Verlauf und dem Auftreten einer Kompression der Wirbelsäulenwurzeln, hängt weitgehend von der Höhe der Läsion ab, dh davon, welche bestimmte Scheibe degenerativ-dystrophische Veränderungen erfahren hat.
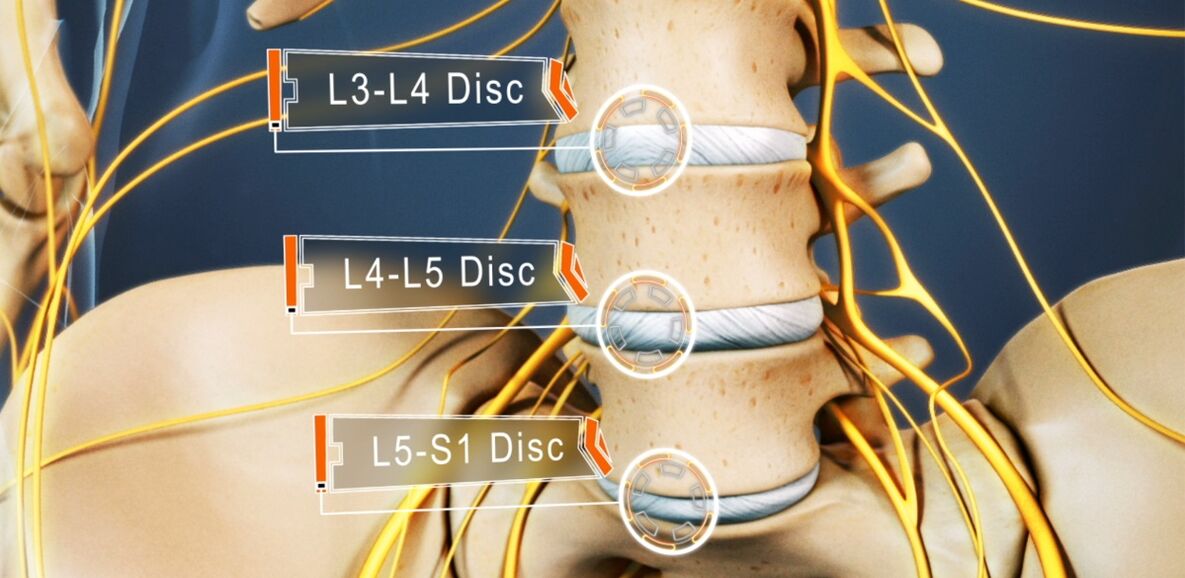
- Die Niederlage der Scheibe L3-L4 - Schmerzen werden den anterior-inneren Teilen des Oberschenkels, des Unterschenkels und des Innenknöchels zugefügt. Dies wird begleitet von einer Abnahme der Empfindlichkeit der Vorderfläche des Oberschenkels, einer Abnahme der Schwere oder des Verlusts des Knierucks sowie einer Abnahme der Kraft des Quadrizeps-Muskels.
- Die Niederlage der Scheibe L4-L5 - Schmerzen werden vom oberen Teil des Gesäßes bis zu den äußeren Teilen des Oberschenkels und des Unterschenkels gegeben. Weniger häufig wird dies von der Ausbreitung von Schmerzen auf die Rückseite der Füße begleitet, einschließlich 1-3 Finger. In diesen Bereichen kommt es zu einer Abnahme der Empfindlichkeit und Muskelschwäche. Manchmal entwickelt sich eine Hypotrophie und eine unvollständige Streckung des großen Zehs.
- Beschädigung der L5-S1-Bandscheibe - Schmerzen beginnen in der mittleren Zone des Gesäßes und steigen entlang der hinteren oder hinteren Oberfläche des Oberschenkels und Unterschenkels bis zur Ferse ab und können die Außenkante des Fußes wie 4-5 Finger erfassen. In diesen Bereichen der unteren Extremitäten nimmt die Empfindlichkeit ab, und der Gastrocnemius und der große Gesäßmuskel nehmen häufig an Größe ab, was mit ihrer Schwäche einhergeht. Wenn die auf Höhe dieses PDS verlaufende Wirbelsäulenwurzel betroffen ist, kann eine Abnahme oder ein Verlust der Achilles- und Plantarreflexe beobachtet werden.
Die Bandscheiben L1-L2 und L2-L3 sind selten betroffen.
Krankheitsbegleitende Schmerzen schränken einen Menschen ein und mindern seine Lebensqualität erheblich. Da sie lange bestehen bleiben und regelmäßig wiederkehren, wenn nicht ständig vorhanden, kann dies nur Auswirkungen auf den psycho-emotionalen Zustand haben. Infolgedessen zeigen mehr als die Hälfte der Patienten Anzeichen von chronischem emotionalem Stress, depressiven Störungen usw.
Diagnose
Bei Anzeichen einer Osteochondrose der Lendenwirbelsäule sollten Sie sich an einen Neurologen oder Vertebrologen wenden. Zunächst sammelt der Arzt eine Anamnese, die darin besteht, die Art der Beschwerden, die Merkmale des Schmerzes, die Bedingungen für ihr Auftreten und ihre Verringerung, die Merkmale des Arbeitslebens einer Person usw. zu klären.
Die zweite Stufe der Diagnose, die im Rahmen des ersten Arztgesprächs durchgeführt wird, ist eine körperliche Untersuchung. Dabei bewertet der Arzt den Zustand der Haut, die Körperhaltung, die Tiefe der physiologischen Krümmungen der Wirbelsäule, das Vorhandensein ihrer Krümmung usw. Der Zustand der die Wirbelsäule umgebenden Muskeln, die als paravertebral bezeichnet werden, wird notwendigerweise beurteilt, da sie sind oft schmerzhaft und verspannt, was eine Reflexreaktion des Körpers auf Entzündungen und diskogene Schmerzen ist.
Bereits auf der Grundlage der bei der Untersuchung und Befragung des Patienten gewonnenen Daten kann der Neurologe das Vorliegen einer Osteochondrose der Lendenwirbelsäule vermuten. Um jedoch mögliche Begleiterkrankungen auszuschließen sowie die Diagnose zu bestätigen und das Schadensausmaß, die Schwere der degenerativ-dystrophischen Veränderungen der Bandscheibe und die Beteiligung von Knochenstrukturen genau zu bestimmen, sind Labor- und instrumentelle Diagnosemethoden erforderlich.

Labordiagnostik
Analysen verschiedener Art sind für die Diagnose einer Osteochondrose der Lendenwirbelsäule nicht ausschlaggebend. Sie zielen eher darauf ab, den Grad des Entzündungsprozesses zu beurteilen und Begleiterkrankungen zu erkennen.
Somit können sie zugeordnet werden:
- Benutzerkontensteuerung;
- OAM;
- Bluttest für Zuckerspiegel;
- Blutchemie.
Instrumentelle Diagnostik
Alle Patienten mit Verdacht auf Osteochondrose der Lendenwirbelsäule haben nachweislich:
- röntgen der Lendenwirbelsäule in zwei Projektionen - ermöglicht es Ihnen, die Struktur von Knochenstrukturen zu bestimmen, Anomalien, gebildete Osteophyten, Veränderungen der Facettengelenke usw . zu erkennen;
- CT - ermöglicht es Ihnen, Veränderungen in Knochenstrukturen in früheren Entwicklungsstadien als Röntgenaufnahmen zu erkennen und indirekte Anzeichen einer Osteochondrose zu erkennen;
- Die MRT ist die beste Methode zur Diagnostik pathologischer Veränderungen von Knorpelgebilden und anderen Weichteilstrukturen, die es ermöglicht, kleinste Veränderungen an Bandscheiben, Bändern, Blutgefäßen und Rückenmark zu erkennen und deren Schweregrad und mögliche Risiken genau einzuschätzen.
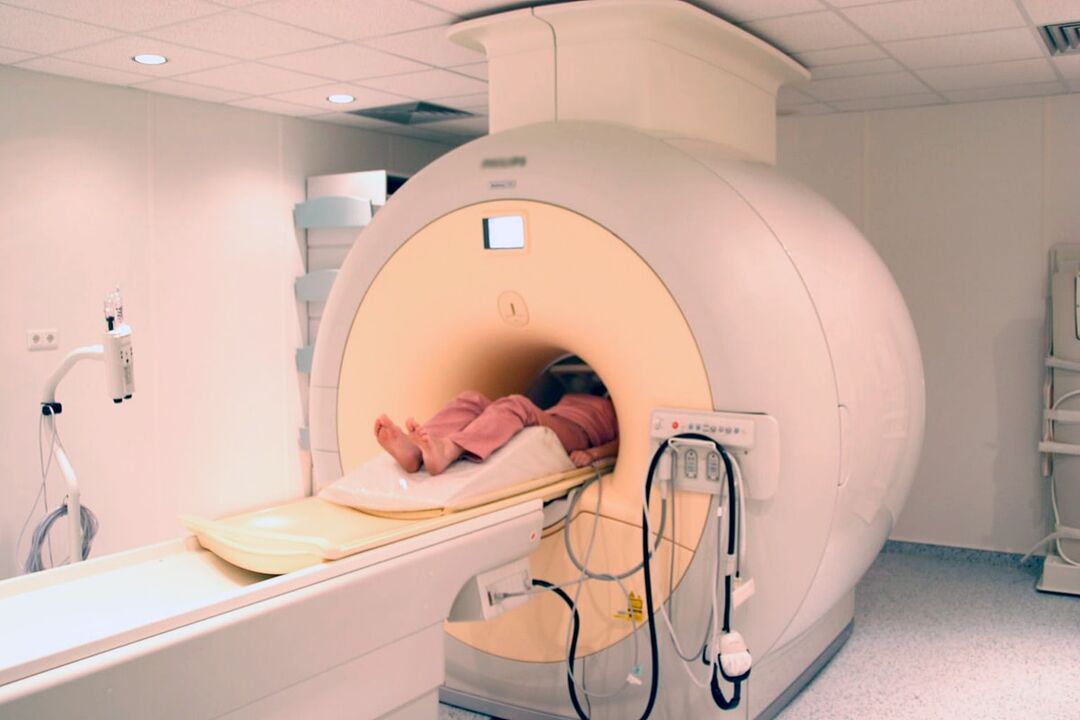
Zusätzlich kann empfohlen werden:
- Densitometrie - eine Methode zur Bestimmung der Knochendichte, die es ermöglicht, Osteoporose zu diagnostizieren, die besonders bei älteren Menschen häufig vorkommt;
- Myelographie - ermöglicht es Ihnen, den Zustand der Liquorwege des Rückenmarks und den Grad der Schädigung der hervorstehenden Bandscheibe zu beurteilen, was besonders wichtig ist, wenn ein bereits gebildeter Bandscheibenvorfall der Lendenwirbelsäule vorliegt.
Behandlung der lumbalen Osteochondrose
Bei der Diagnose einer Osteochondrose wird in der Regel zunächst allen Patienten eine konservative Therapie verordnet, sofern kein ausgeprägtes und fortschreitendes neurologisches Defizit vorliegt. Aber ihr Charakter wird streng individuell ausgewählt.
Da die Erkrankung chronisch ist und die Regenerationsfähigkeit der Bandscheiben, insbesondere bei ausgeprägten degenerativ-dystrophischen Veränderungen, stark eingeschränkt ist, besteht das Hauptziel der Therapie darin, ihr weiteres Fortschreiten zu stoppen und die den Patienten störenden Symptome zu beseitigen. Daher ist die Behandlung immer komplex und umfasst:
- Drogen Therapie;
- manuelle Therapie;
- Physiotherapie;
- Bewegungstherapie.
In der akuten Phase wird gezeigt, dass die Patienten die körperliche Aktivität einschränken oder sogar 1-2 Tage lang Bettruhe einhalten. Dies hilft, die Muskeln zu entspannen und den Druck in der Bandscheibe zu reduzieren. Wenn Sie längere Zeit sitzen, gehen oder körperlich arbeiten müssen, sollten Sie ein stabilisierendes Lendenkorsett tragen.

Nach dem Ende der akuten Phase und während der Remission der Krankheit ist es dagegen wichtig, sich so viel wie möglich zu bewegen, jedoch mit Vorsicht und unter Ausschluss einer erhöhten Belastung des unteren Rückens. Die Patienten müssen sich die Fähigkeiten des richtigen Sitzens, des Hebens von Gegenständen vom Boden und des Tragens schwerer Lasten aneignen, da all dies den Verlauf der Pathologie beeinflusst. Es ist wichtig, Kippen und plötzliche Bewegungen zu vermeiden, etwas vom Boden oder von niedrigen Oberflächen zu heben, nachdem Sie Ihre Knie gebeugt haben, und sich nicht zu bücken. Auf einem Stuhl, der Ihren Rücken gut stützt, sollten Sie nur mit geradem Rücken sitzen. Außerdem ist es bei sitzender Tätigkeit wichtig, regelmäßig Pausen für ein kurzes Training einzulegen. Stürze, Sprünge, schnelles Laufen und Unterkühlung sind unbedingt zu vermeiden.
Bei Osteochondrose ist es wichtig, das Körpergewicht in optimalen Grenzen zu halten, und bei Fettleibigkeit sind eine dem Zustand des Patienten entsprechende Ernährung und körperliche Übungen angezeigt, da Übergewicht den unteren Rücken stärker belastet und zu einem schnelleren Fortschreiten pathologischer Veränderungen führt die Scheiben.
Im Durchschnitt ist die konservative Therapie in der Regel auf 1-3 Monate ausgelegt, kann aber auch länger dauern. Aber auch nach Abschluss der vom Arzt verordneten Hauptkur ist es notwendig, weiterhin eine Reihe von Medikamenten einzunehmen, Bewegungstherapien durchzuführen und Empfehlungen zum Lebensstil zu befolgen.
Medizinische Therapie
Die Hauptkomponenten der medikamentösen Therapie sind individuell ausgewählte Medikamente aus der NSAID-Gruppe. Bei der Auswahl berücksichtigt der Arzt nicht nur die Schwere des Schmerzsyndroms und den Verlauf des Entzündungsprozesses, sondern auch die Art der Begleiterkrankungen, insbesondere des Verdauungstrakts, da NSAIDs bei längerem Gebrauch ihren Zustand beeinträchtigen können Schleimhäute und provozieren eine Verschlimmerung verschiedener Pathologien des Verdauungssystems.
Es ist notwendig, NSAIDs bei akuten Schmerzen im unteren Rücken und unmittelbar nach ihrem Auftreten zu verwenden. Am besten in 1-2 Tagen. Je nach Schwere des Zustands des Patienten können sie intramuskulär, in Form von rektalen Zäpfchen, Lokalmitteln und in oraler Form verabreicht werden. Die Aufnahmedauer sollte 2 Wochen nicht überschreiten. In Zukunft wird ein individuell ausgewähltes Medikament nach Bedarf eingenommen, wobei jedoch eine häufige Anwendung vermieden werden soll.
In letzter Zeit werden Medikamente als Wirkstoff häufiger bevorzugt, zu denen selektive Inhibitoren der Cyclooxygenase-2 gehören.
Außerdem werden den Patienten Medikamente der folgenden Gruppen verschrieben:
- Muskelrelaxantien - helfen, überanstrengte Muskeln zu entspannen und dadurch Rückenschmerzen zu lindern;
- Chondroprotektoren - verbessern den Verlauf von Stoffwechselprozessen in der Bandscheibe (besonders wirksam, wenn sie in den frühesten Stadien der Entwicklung einer lumbalen Osteochondrose begonnen werden);
- B-Vitamine - tragen zur Verbesserung der Nervenleitung bei;
- Antidepressiva und Anxiolytika - werden bei langfristiger Osteochondrose eingesetzt, die zu Depressionen, chronischer Müdigkeit und anderen psychischen Störungen führt.
Bei sehr starken Schmerzen, insbesondere neurologischer Genese, werden therapeutische Blockaden durchgeführt. Sie beinhalten die Einführung von Anästhetika in Kombination mit Kortikosteroiden an Punkten in der Nähe des komprimierten Nervs, was zu einer schnellen Beseitigung von Schmerzen führt. Der Eingriff darf aber nur in einer medizinischen Einrichtung von speziell ausgebildetem Gesundheitspersonal durchgeführt werden, da er mit einem Komplikationsrisiko verbunden ist.
Manuelle Therapie
Durch die manuelle Therapie kann nicht nur die Qualität der Durchblutung im Einflussbereich verbessert, sondern auch die Schwere und Dauer der Schmerzen bei Osteochondrose deutlich reduziert werden. Es löst effektiv Muskelverspannungen und ermöglicht es Ihnen, Funktionsblockaden zu beseitigen, was die Mobilität in den betroffenen SMS erheblich erhöht.
Außerdem ist es durch eine gut durchgeführte manuelle Therapie möglich, nicht nur den Abstand zwischen den Wirbeln zu vergrößern, sie wieder in ihre anatomisch korrekte Position zu bringen, sondern auch die komprimierten Nervenwurzeln zu lösen. Dadurch werden Schmerzen schnell beseitigt und neurologische Störungen verschwinden. Es verringert auch die Wahrscheinlichkeit von Komplikationen und Störungen bei der Arbeit der inneren Organe.
Zusätzliche positive Eigenschaften der manuellen Therapie sind die Verbesserung der Stimmung, die Stärkung der Immunität, die Aktivierung der natürlichen Erholungsmechanismen des Körpers und die Steigerung der Leistungsfähigkeit. In der Regel stellt sich nach der 1. Sitzung eine spürbare Verbesserung des Wohlbefindens ein, in der Zukunft verstärkt sich die Wirkung. In der Regel besteht der Kurs aus 8-15 Sitzungen, und es ist wichtig, ihn auch bei vollständiger Normalisierung des Wohlbefindens bis zum Ende abzuschließen.
Physiotherapie
Nach Abklingen der akuten Entzündung sind Kurse physiotherapeutischer Verfahren indiziert, die nicht nur zur Schmerzlinderung beitragen, sondern auch die Mikrozirkulation, Ernährung und den Verlauf reparativer Prozesse im Bereich degenerativ-dystrophischer Veränderungen verbessern. Am häufigsten werden Patienten verschrieben:
- Elektrophorese mit der Einführung von Medikamenten;
- elektrische Neuromyostimulation;
- Ultraschalltherapie;
- Lasertherapie;
- Magnetfeldtherapie;
- UHF.
Welche spezifischen Methoden der Physiotherapie die beste Wirkung erzielen, die Häufigkeit ihrer Durchführung, die Dauer des Kurses und die Möglichkeit der Kombination mit anderen Expositionsarten, wird für jeden Patienten individuell festgelegt.

Die Traktionstherapie zeigt sehr gute Ergebnisse bei Osteochondrose der Lendenwirbelsäule. Dadurch ist es möglich, den Abstand zwischen den Wirbelkörpern zu vergrößern, was die Belastung der betroffenen Bandscheiben sofort reduziert. Nach der Sitzung muss der Patient zur Konsolidierung der Ergebnisse ein orthopädisches Korsett tragen.
Bewegungstherapie
Nach der Beseitigung akuter Schmerzen wird das Behandlungsprogramm unbedingt durch Bewegungstherapie ergänzt. Seine Hauptaufgabe besteht darin, die Wirbelsäule zu dehnen und die krampfartigen Muskeln des unteren Rückens zu entspannen. Außerdem helfen therapeutische Übungen, das muskuläre Korsett zu stärken, eine zuverlässige Stütze für die Wirbelsäule zu schaffen und die Körperhaltung zu verbessern. Dabei werden zwangsläufig die Durchblutung aktiviert und Stoffwechselvorgänge verbessert, was sich positiv auf die Ernährung der Bandscheiben auswirkt.
Für jeden Patienten wird eine Reihe von Übungen individuell entsprechend dem Grad der degenerativ-dystrophischen Veränderungen, dem körperlichen Entwicklungsstand des Patienten, der Art der Begleiterkrankungen, dem Alter und anderen Faktoren ausgewählt. Zunächst wird empfohlen, unter Anleitung eines erfahrenen Bewegungstherapielehrers zu studieren.
Allen Patienten mit degenerativen Veränderungen der Wirbelsäule wird empfohlen, 2-3 mal pro Woche das Bad zu besuchen, da der Schwimmunterricht die Belastung der Wirbelsäule minimiert, aber die Rückenmuskulatur effektiv stärkt.
Damit gehört die Osteochondrose der Lendenwirbelsäule zu den häufigsten Erkrankungen. Gleichzeitig kann es eine Person für lange Zeit ihrer Arbeitsfähigkeit berauben und aufgrund der Entwicklung von Komplikationen sogar zu einer Behinderung führen. Daher ist es wichtig, die ersten Symptome der Krankheit nicht zu ignorieren, wenn es am einfachsten ist, damit umzugehen. Bei Auftreten von Schmerzen und vor allem Taubheit, eingeschränkter Mobilität und Rückenschmerzen müssen Sie sich so schnell wie möglich an einen Neurologen wenden, sich der erforderlichen Untersuchung unterziehen und mit der Behandlung beginnen. In diesem Fall ist es möglich, den pathologischen Prozess zu stoppen und ohne Schmerzen und erhebliche Einschränkungen zu einem normalen, erfüllten Leben zurückzukehren.

























